Alustus! Toisen maailmansodan jälkeen Suomessa asteittain rakennettu hyvinvointivaltio tarkoitettiin tuottamaan hyvinvointia kansalaisille sekä helpotusta sosiaalisiin riskeihin ja sosiaalisiin ongelmiin. Julkinen päätöksentekokoneisto rakensi sosiaalipolitiikkaa keynesiläisessä hengessä.
Vähitellen hyvinvointivaltion järjestelmät kypsyivät ja takertuivat totuttuihin toimintatapoihin, jotka eivät enää vastaa uusiin yhteiskunnallisiin haasteisiin. Näin kävi myös sosiaali- ja terveyspalveluille. Niitä on muutettava, mutta mihin suuntaan? Onko enää kysymys hyvinvoinnin takaamisesta kansalaisille vai joistakin muista päämääristä? Tätä on kysyttävä tämän päivän vanhuspalveluistakin.
Julkisesti rahoitetut sosiaali- ja terveyspalvelut säästökohteiksi
1980-luvulta alkaen taloudellinen ajattelu kehittyi markkinaehtoisuuden suuntaan. Toisaalta julkisen vallan toimintoja alettiin tarkastella entistä enemmän vain niiden taloudellisen arvon kannalta. Toisaalta markkinat halusivat osansa resursseista, jotka syntyvät, kun julkisen vallan järjestämiä palveluita markkinoistettiin. Sosiaali- ja terveyspalvelut ovat tästä esimerkki. Sosiaalipolitiikan käänne näkyi, kun sosiaalipolitiikan tehtäviä alettiin tarkastella entistä enemmän tehokkuusmielessä ja julkisten varojen säästämistarkoituksessa (Lapidus 2015). Alun perin oli kuitenkin kysymys sosiaalisen hyvinvoinnin tuottamisesta.
Budjettipohjaiset sosiaali- ja terveyspalvelut joutuvat joka vuosi budjettineuvotteluiden kohteiksi niin valtakunnan- kuin kunnankin tasolla. Säännöillä ja määräyksillä on kunnissa pyritty leikkaamaan kustannuksia tiukkojen budjettiraamien sisällä. Alkuperäiset sosiaaliset tavoitteet joutuvat nopeasti alakynteen taloudellisten säästötavoitteiden dominoidessa. Tuloksena voi olla rakenteellista kaltoinkohtelua palveluissa, joista säästetään eniten kuten vanhuspalveluista. Tätä aikaa on eletty Suomessa 1990-luvulta aina näihin aikoihin asti. Nyt näyttää siltä, että myönteinen käänne voisi olla mahdollinen, jos taloudellinen tilanne paranee eikä suunnitteilla oleva sote-ratkaisu ala kulkea väärään suuntaan.
Rakenteellinen kaltoinkohtelu näkyy kotihoidossa
Kaltoinkohtelu kuulostaa suomen kielessä uhkaavalta ja pelottavalta. Käsitettä käytetään eriasteisesta laiminlyömisestä ja välinpitämättömyydestä, mutta myös suoranaisesta heitteille jättämisestä, unohtamisesta. Kysymys on myös henkisestä tai fyysisestä väkivallasta, kun tämä kohdistuu toiseen tai toisiin henkilöihin, jotka ovat jollakin tavoin alistetussa asemassa suhteessa tähän toimijaan (Saarsalmi ja Koivula 2017). Vallankäyttö kohdistuu huonommassa asemassa olevaan vanhukseen.
Rakenteellista kaltoinkohtelu on silloin, kun palveluista tai tukitoimista vastaavat organisaatiot alkavat soveltaa vanhuspalvelulakia ja siihen liittyvää muuta lainsäädäntöä niukkuusperiaatteen mukaisesti (AGE Platform Europe Position on Structural Ageism 2016). Niukkuusperiaate tarkoittaa, että palveluja annetaan niin vähän kuin mahdollista ja niin pienelle joukolle kuin mahdollista. Niukkuus tuli esille vuoden 2007 jälkeisen taloudellisen kriisin aikana erityisesti vanhuspalveluissa.
Suomessa, kuten muissakin EU-maissa, syntyi niukkuusopin noudattamisesta julkisten vanhuspalvelujen sääntöjoukko, jolla pyrittiin pääsemään pois kalliista laitoshoidosta ja korostettiin kotona asumista, omaishoitoa ja viime aikoina myös perhehoitoa. Edelleen oletetaan, että laitoksessa hoitaminen vaatii kallista infrastruktuuria ja kotihoito (kotipalvelu ja kotisairaanhoito) sekä perhehoito on halvempi vaihtoehto kuin ympärivuorokautinen hoiva.
Kun niukkuustavoite on selkeä, laaditaan sen saavuttamiseksi keinot. Niukkuudessa kotihoidon runsautta on rajoitettava tiukoin säännöstöin. Työntekijöille on annettava tiukat ohjeet kotikäyntien ajoista, pituudesta ja käyntien tiheydestä sekä hoidon sisällöstä. Tavoitteiden ja keinojen lisäksi hoitoa on myös arvioitava. Kunnat arvioivat asiakkaan tyytyväisyyttä hoitoonsa arviointilomakkeilla, jotka asiakkaat tai omaiset taikka työntekijät itse täyttävät asiakkaan kanssa. Tuloksena on noin 90 %:n tyytyväisyys (Kotihoito. Asiakastutkimus 2016, 2017). Niukkuutta ei uskalla kritisoida, tai voi jäädä kokonaan ilman apua.
Eri tutkimuksissa tällaisten tyytyväisyysarviointien merkitys on asetettu kyseenalaiseksi. Kohdejoukko on usein heikossa kunnossa, eikä pysty laaja-alaisesti arvioimaan hoitokokonaisuutta lomakkeessa tai ei uskalla tehdä arviointia pelätessään jäävänsä ilman palveluja, mikä on myös ruotsalaisissa kotihoidon arvioissa tullut esille (Gurner 2011, Söderberg 2014).
Lomake keskittyykin hoitajan työhön ja sen suhteeseen asiakkaaseen. Yksinkertainen esimerkki hoidon kapeudesta on hygienian hoito: palveluasiakkaita käytetään suihkussa kerran viikossa. Harva suomalainen tyytyisi tähän. Onko vanhalla ihmisellä siis eri tarpeet hygienian perusteiden suhteen kuin nuoremmalla väestöllä? Lomakkeissa ei kysytä, kuinka usein asiakas haluaisi, että hänet suihkutettaisiin ja sen jälkeen voideltaisiin iho kuivumista ehkäisevästi.
Kun viranomaiset arvioivat itse hoivaa, hoidettavien tarpeiden laaja-alaisuus jää kokonaan taka-alalle, todetaan monissa suomalais- ja ruotsalaistutkimuksissa (Paljärvi 2012, Räsänen 2011). Brittien virallisessa hoivan arviointitutkimuksissa kehitettiin tämän vuosisadan alussa heti malli, jossa omaiset, asiakkaat, työntekijät ja johtoporras kaikki antoivat arvionsa samoista asioista. Tällöin monipuolisuus taattiin (Koskiaho 2008). Tällainen arviointijärjestelmä pitäisi olla myös Suomessa.
Kotisairaanhoito eli kiertävien diakonissojen antama hoito alkoi Suomessa 1800-luvun loppupuolella, vanhusten kotipalvelu taas 1950-luvulla. Kotipalvelun valikoima oli moninainen asioinnista ruuan laittoon. Viime vuosina palvelu on supistunut kotipalvelussa juuri hygieniaan ja syöttämiseen, muuhun ei enää ole aikaa kuin harvoin. Kotisairaanhoidossa taas keskitytään lääkehuoltoon ja hoitotoimenpiteisiin sekä kirjaamiseen. Informaation antamiseenkaan esimerkiksi lääkehoidosta ei tahdo jäädä aikaa tarpeeksi suhteutettuna asiakkaan kykyyn vastaanottaa informaatiota. Viimeaikaiset suomalaiset ja ruotsalaiset kotihoitotutkimukset korostavat toiminnan kaventumista ja teknistymistä. Ihminen tarpeittensa kokonaisuutena on jäänyt vain kohteeksi, eikä toimi enää vastavuoroisena kumppanina kuten aiemmin. Esimerkiksi ennen työntekijällä oli aikaa työn lomassa ainakin aika ajoin juoda kupponen kahvia asiakkaan kanssa. Siihen ei ole vuosiin enää ollut mahdollisuutta.
Sosiaali- ja terveyspalveluna annettu kotihoito on teknistyessään kangistunut kaavoihinsa samaan aikaan, kun palvelun saajat ovat tulleet entistä huonompaan kuntoon, eivätkä pysty aina edes ilmaisemaan tarpeitaan ja toiveitaan. Tutkijat puhuvatkin tunnustamisen ja tunnistamisen ongelmasta (Pirhonen 2015). Työntekijät ja heidän toimintaansa sääntelevät ylemmät organisaatiotason toimijat eivät tunnusta välttämättä tarpeeksi sitä, että palveluasiakas tulee nähdä kokonaisuutena, ei vain tarkkaan mitoitettujen toimenpiteiden kohteena.
Julkiset organisaatiot ja myös poliitikot hyväksyvät sääntöjä ja antavat määräyksiä. Määräykset voivat johtaa rakenteelliseen kaltoinkohteluun myös kotihoidossa sekä ympärivuorokautisen ja kotihoidon yhteensovittamisessa (Elder Abuse Context and Theory. Finland, Ireland, Italy and Romania 2016). Jääkin arvoitukseksi, kuinka eri osapuolet tunnistaessaan tilanteen kompleksisuuden, voivat hyväksyä yksinkertaisia sääntöjä, jotka ovat vanhuksen elämän kokonaisuuden kannalta väkivaltaisia, diskriminoivia. Sosiaalipolitiikan ja terveyspolitiikanhan piti alun perin olla aivan jotain muuta kuin elämää rajoittavaa.
Kilpailu ympärivuorokautisesta hoidosta
Vähän väliä lehtien yleisönosastoissa on purkauksia siitä, kuinka omainen katsoo läheisen heikkokuntoisen vanhuksensa joutuneen heitteillejätön eli liian vähäisen hoidon tai kaltoinkohtelun eli väärän hoitopäätöksen uhriksi. Kunnat kokeilevat vanhuspalvelulakiinkin vedoten heikkokuntoisten vanhusten kierrättämisrumbaa sairaaloiden ja kotihoidon välillä. Onko tämä inhimillistä toimintaa? Heikkokuntoinen potilas kuntoutetaan kotiin, jossa yksinasuvaa kotiutettua potilasta käydään suunnitelman mukaan katsomassa useita kertoja päivässä. Jos hänet löydetään tuupertuneena lattialle ja jalka on murtunut, hänet viedään toiseen sairaalaan ja sieltä taas kuntoutuksen jälkeen kotiin.
Rakenteellinen kaltoinkohtelu on tässä tapauksessa sitä, että asiakasta, potilasta, kohdellaan kuin teknisesti määritettyä kohdetta. Hänestä laaditaan eri mittareiden avulla indikaattoreita, joiden oletetaan monipuolisesti mittaavan selviytymistä. Henkistä selviytymistä mitataan todetulla masentuneisuudella, jota joko on tai sitten ei, kun tutkijat ovat todenneet masentuneisuuden olevan jatkumon. Liikaa luotetaan myös omaisten mahdollisuuksiin auttaa yksin asuvaa vanhusta. Omaisilla on omat kiireensä ja velvollisuutensa jopa kaukana vanhuksen asuinpaikasta.
Käytännössä näyttää käyvän myös niin, ettei moninaisten mittaristojen tuloksia edes tarvita päätöksenteossa. Hoitopäätöksen teossa arvioidaan, onko jollakin heikkokuntoisella vanhuksella edellytyksiä ”päästä” (ei enää ”joutua”, kuten joskus taannoin) ympärivuorokautisen hoivan tai hoidon piiriin. Tämä tarkoittaa nykyään useimmiten tehostettua palveluasumista, harvemmin enää vanhainkotia tai terveyskeskuksen vuodeosastoa. Helsingin kaupungin arviointipäällikön haastattelussa YLE:n A-Studiossa 23.9.2013 kysyttiin, millaisissa tilanteissa kotihoidosta pääsi Helsingissä ympärivuorokautiseen hoitoon. Uusi vanhuspalvelulaki tuli juuri tuolloin voimaan.
Kysytyt vaihtoehdot, jotka eivät avaa käytännössä ovia ympärivuorokautiseen hoitoon olivat:
- ikä
- saa kotihoitoa 3-4 kertaa vuorokaudessa
- oma tahto päästä pois kotoa (yksinäinen, turvaton olo)
- muistisairaus
- näkee ja kuulee huonosti
- yksin yli 20 tuntia vuorokaudessa
- liikkuu pelkästään pyörätuolilla
- ei pääse itse ylös sängystä
- kokonaan vuodepotilas
- vapaiden hoitopaikkojen määrä
Kysymysmerkiksi jäivät:
- kaatuilee, joutuu toistuvasti sairaalaan
- ei pääse yksin vessaan
- karkailee kotoa, eksyy
- riittää, jos pysyy pystyssä ja tietää nimensä
Vain yksi tilanne johti siihen, että ovet avautuivat hoitoon:
- aiheuttaa kotona vaaratilanteita esim. tulipalon.
Vain silloin kun asianomaisesta koituu yhteiskunnalle yleisiä kustannuksia ja vaaratilanteita, vanhus voidaan ottaa kotoa ”säilöön”. Tämän perusteella voisi kysyä, olemmeko saapuneet uudelleen 1800-luvulle.
Vuoden 2015 alusta asti vanhuspalvelulakia täsmennettiin vielä tältä osin kuulumaan seuraavasti: ”pitkäaikainen hoito ja huolenpito voidaan toteuttaa jatkossa pitkäaikaisena laitoshoitona vain lääketieteellisillä tai asiakas- ja potilasturvallisuuteen liittyvillä perusteilla”. Tosin viranomaiset perustelevat, että pitäisi kehittää erilaisia asumismuotoja ja kotona hoitamisen tehostamiskeinoja. Velvoitteita tähän ei kuitenkaan ole olemassa.
Kotihoitoa kuitenkin parannetaan
Kotihoitoa parannetaan koko ajan kunnissa, tähän tulokseen tulee Terveyden ja hyvinvoinnin laitos THL helmikuussa 2017 julkaistussa arviointiraportissaan vuodelta 2016. Arviointi perustuu kuntaviranomaisille kohdistettuun kyselyyn. Siinä eivät ole mukana itse palvelunsaajien tai heidän omaistensa käsitykset palveluista (Vanhuspalvelujen tila maakunnissa 2017).
Vanhuspalvelulain mukaan kotihoitoa on parannettava ja näin on THL:n mukaan kuntien vastausten mukaan tapahtunutkin viime vuosina monissa kunnissa, mutta kuitenkin epätasaisesti koko maassa. Kotihoidossa tehostettuja toimia on lisätty. Neljä kertaa vuorokaudessa tapahtuvia kotikäyntejä, yö- ja viikonloppukäyntejä sekä kotisairaalatoimintaa, joka on viime vuosina otettu käytäntöön lähinnä suurissa kaupungeissa, on lisätty.
Kotihoitoa on viety ympärivuorokautisen hoidon ja sairaalahoidon suuntaan. Vielä on kuitenkin parantamisen varaa. Palveluja tulisi THL:n mukaan kohdentaa nykyistä paremmin muistisairaille yksin asuville, päivystysklinikoiden suurkäyttäjille, suuressa kaatumisriskissä oleville sekä iäkkäille päihteidenkäyttäjille kuten mielenterveysasiakkaillekin eli vaativimmille asiakasryhmille. Nämä ryhmät ovat jääneet edelleen vähempien palvelujen piiriin kuin mitä tarvitsisivat. Mielenkiintoista onkin, että raportissa todetaan kuntaorganisaatioedustajien mukaan ympärivuorokautisia asumispalveluja olevan tarjolla riittävästi tai liikaa. Kevyille palveluille olisi heidän mukaansa tilausta.
Miten on ymmärrettävä ristiriitainen viestintä samassa raportissa? Tehostettua apua tarvitsevat ovat vailla riittävää apua, mutta sen sijaan maassa on liikaa ympärivuorokautista palvelua, johon kuitenkin jonotetaan ja jonka vähäisyyttä valitetaan hoivaa tarvitsevien taholla. Ovatko tarjolla olevat paikat kenties maantieteellisesti väärillä alueilla eli korvessa, kun tiheimmin asutetuilla alueilla on tarve suuri?
Uudet tukipalvelut, kuten neuvontapisteet tai liikkuvat ja sähköiset palvelut näyttävät kehittyvän alueellisesti epätasaisesti. Liikkuvilla palveluilla tarkoitetaan lähinnä palvelevien klinikkabusseja. Sähköiseen palveluun liittyvä neuvonta on sekin vielä epätasaisesti kehittynyttä eri puolilla maata. Ongelmana voi olla se, miten eniten apua tarvitsevat heikkokuntoisimmat yksinasuvat pystyvät digipalveluja yleensä käyttämään.
Kaiken kaikkiaan raportista saa sen käsityksen, että lain velvoittamaa kehittämistä on tapahtunut viime vuosina. Kaltoinkohtelun välttämiseksi annetaan viranomaisohjeita (Saarsalmi ja Koivula 2017). Kuitenkin eniten apua tarvitsevien tilanne on edelleen hoitamatta suuressa osassa maata, vaikka taloudelliset resurssit ovat kunnissa keskimäärin parantuneet sosiaali- ja terveyspalveluissa sitten vuoden 2014. Positiivista on, että vanhuspalvelulain muutoksissa 2015 panostetaan vaativimpien asiakkaiden osalta kunnan vastuutyöntekijöiden palkkaamiseen. Laki panostaa myös monipuolisen asiantuntemuksen hankkimiseen tilanteen sitä vaatiessa vaikka toisesta kunnasta.
Nämä uudistukset sisältävät myös kriittisiä kohtia. Ensinnäkin, jos ulkopuolisen asiantuntemuksen hankinnalle ei aseteta kriteerejä, se voi jäädä sanahelinäksi. Toiseksi, vastuutyöntekijä on työnantajansa asialla. Britanniassa vastuutyöntekijöiden sijasta kehitettiin vuosisadan alusta ns. broker-järjestelmää, ulkopuolisten asiamiesten verkostoa. Yleensä vanhusjärjestöjen palkkaamat brokerit toimivat palveluasiakkaiden asioiden ajajina ilman kytkentää viranomaisiin, mikä olisi tarpeen myös Suomessa.
Naapurimaassa Ruotsissa valitetaan edelleen vanhuspalvelujen tilasta, vaikka viimeiset kaksikymmentä vuotta on tehty ahkerasti organisaatio- ja toimintamuutoksia (Söderberg 2014). Vanhusjärjestölehti Senioren arvioi 9.3.2017 monisairaiden tilannetta (Arleij 2017). Lehden mukaan tilanne on pahempi kuin aiemmin. Ympärivuorokautiset hoitopaikat ovat Ruotsissa täynnä ja odotusajat pitkät. Hauraimpien vanhusten rakenteellisen kaltoinkohtelun ehdot täyttyvät. Hallitus lupaa terveydenhoidon uudistusta ottaen huomioon hauraimmat vanhukset ja oppositio moittii hallitusta asioiden viivyttelystä.
Inhimillisyys kortilla
Olemme edelleen myös Suomessa siinä tilanteessa, että vanhukset ja omaiset anelevat viranomaisilta, että heikkokuntoinen vanhus pääsisi kotoaan turvallisiin oloihin. Annetaanko tämä armo edelleen vain poikkeustapauksissa, kun vanhus alkaa tuhota ympäristöään, useimmiten muistisairaana, kuten 2013 Helsingin arviointipäällikön mukaan tapahtui?
Sotkanet-tilaston mukaan ympärivuorokautisessa hoidossa (tehostettu palveluasuminen, terveyskeskuksen vuodeosasto ja vanhainkoti) oli vuoden 2015 lopussa yli 50 000 ikääntynyttä. Asiakasmäärä on kääntynyt laskuun tällä vuosikymmenellä. Tehostettu palveluasuminen on voimakkaasti lisääntynyt muiden hoivamuotojen kustannuksella. Tavallinen palveluasuminen on myös laskussa ja sen osuus on minimaalinen (Kuva 1). Suurin osa ikääntyneistä sinnittelee kuitenkin kotonaan joko hyvissä tai huonoissa voimissa. Yhteensä kotihoitoa sekä laitos- ja asumispalveluja sai vuoden 2015 lopussa noin 22 prosenttia 75 vuotta täyttäneistä.
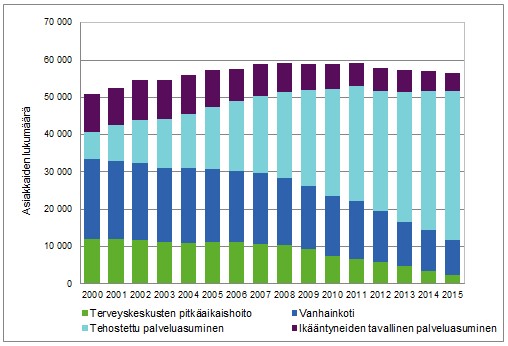
Tilastoraportti 2/2017, 14.2.2017. Suomen virallinen tilasto, Sosiaalihuollon laitos- ja asumispalvelut. THL.
Ruotsissa on tähdennetty, että tärkeimmäksi hoivan ja hoidon kriteeriksi heikkokuntoisten vanhusten kohdalla on asetettava arvokas vanhuus. Suomen vanhuspalvelulakiin se myös vihdoin otettiin 2012 muodossa: ”Kunnan on toteutettava iäkkään henkilön arvokasta elämää tukeva pitkäaikainen hoito ja huolenpito ensisijaisesti hänen kotiinsa annettavilla ja muilla sosiaali- ja terveydenhuollon avopalveluilla.” Tämän jälkeen alkoi keskustelu, että arvokkuus on laista poistettava: liian vaativa tavoiteko suomalaiselle yhteiskunnalle ja sen tuleville vanhussukupolville? Julkista sektoria ei kuitenkaan velvoiteta takaamaan ympärivuorokautista hoitoa vaan vain ulkoa tuotu kotihoito. Lain laatimisen jälkeen onkin syntynyt kansalaisaloitteita, joissa esitetään myös ympärivuorokautisen hoidon takaamisen velvoitetta, jotta arvokas elämä toteutuisi. Vanhustyön Keskusliitto painottaa arvokasta elämää ihmisoikeutena (Arvokas vanhuus on ihmisoikeus. Aina 2014).
Suomalaisessa yhteiskunnassa on tällä hetkellä kaksi ryhmää, joihin suhtaudutaan viranomaismääräyksin ja yhtenevin laintulkinnoin samankaltaisella tavalla jäykästi. Painotetaan lakia ja määräyksiä, mutta jätetään inhimillisyys, ihmisen kokonaisvaltaisuus tarpeineen ja toiveineen sekä arvokas elämä taaemmalle. Nämä ryhmät ovat heikkokuntoiset yksinäiset vanhukset ja maahan muuttaneet turvapaikanhakijat. Edelliset eivät kuntonsa vuoksi juuri pysty protestoimaan, jälkimmäiset nuorina ovat täynnä tarmoa. He yrittävät myös vaikuttaa omaan tilanteeseensa, tällä hetkellä myös julkisilla mielenosoituksilla, usein kuitenkin heikoin tuloksin. Useimmiten maastakarkoituspäätökset pysyvät voimassa.
Molemmat ryhmät tarvitsisivat uudenlaista kokonaisvaltaista yhteiskunnallista ajattelua. Vanhojen ihmisten kohdalla uusi ajattelu lähtisi aina uudenlaisesta yhteisöllisemmästä yhdyskuntarakentamisesta asti ja jälkimmäisten kohdalla siitä ajattelusta, miten monet maahan pyrkivät nuoret voisivat monipuolistaa taloudellista ja yhteiskunnallista toimintaamme, antaa sille uutta ”potkua”.
Japanilaiset kollegani totesivat Tokiossa minulle jo 1980-luvun lopulla, että eurooppalaiset eivät taida ymmärtää, että heidän maanosansa on ”vanha sairas mies” – kuten Turkki Osmanian vallan aikoina. Tällainen sairas mies alkaa muuttaa epätoivossaan myös hyvinvointitavoitteista sosiaalipolitiikkaa epävarmuuden ja kurjistamisen politiikaksi, vaikka kukaan ei sitä tahtoisikaan.
Kirjallisuus
AGE Platform Europe Position on Structural Ageism (2016). AGE Platform Europe a.i.s.b.l. 26th April 2016.
Arleij, Jan (2017). Läget allt värre för multisjuka äldre. Senioren 9.3.2017.
Arvokas vanhuus on ihmisoikeus. Aina. (2014). Vanhustyön Keskusliitto. Helsinki.
O’Brien, Marita et al. (2016). Elder Abuse Context and Theory. Finland, Ireland, Italy and Romania.
The “S.T.AGE” project. Erasmus +. EU.
Gurner, Ulla (2011). Utanför sjukhuset – Kartläggning av multisjuka äldre i ordinärtboende, Sveriges Kommuner och Landsting SKL. Stockholm.
Koskiaho, Briitta (2008). Hyvinvointipalvelujen tavaratalossa. Vastapaino. Tampere.
Kotihoito. Asiakastutkimus 2016 (2017). Helsingin sosiaali- ja terveysvirasto. Feelback. Power Point.
Laki ikääntyneen väestön toimintakyvyn tukemisesta sekä iäkkäiden sosiaali- ja terveyspalveluista. Finlex 28.12.2012/980.
Lapidus, John (2015). Social Democracy and the Swedish welfare model. Ideational analyses of attitudes towards competition, individualization, privatization. Gothenburg Studies in Economic History 13. The Unit for Economic History, Department of Economy and Society, School of Business, Economics and Law, University of Gothenburg. Gothenburg.
Paljärvi, Soili (2012). Muuttuva kotihoito. 15 vuoden seurantatutkimus Kuopion kotihoidon
organisoinnista, sisällöstä ja laadusta. Kuopion yliopisto. Dissertations in Social Sciences and Business Studies No 39. Kuopio.
Pirhonen, Jari (2015). Tunnustaminen ja sen vastavuoroisuus vanhustyössä. Gerontologia 29(1), 2015, 25-34.
Räsänen, Riitta (2011). Ikääntyneiden asiakkaiden elämänlaatu ympärivuorokautisessa hoivassa sekä hoivan ja johtamisen laadun merkitys sille. Lapin yliopisto. Acta Universitatis Lapponiensis 210, LUP. Rovaniemi.
Saarsalmi, Olli ja Koivula, Riitta (toim.) (2017). Näkökulmia sosiaalihuollon palvelujen turvallisuuteen. Terveyden ja hyvinvoinnin laitos. Ohjaus 19/2016. Helsinki.
Söderberg, Maria (2014) Hänsynstagandets paradoxer. Om äldre, närstående och biståndshandläggare vid flytt till särskilt boende. Lund Dissertations in Social Work 46. Lunds universitet, Socialhögskolan. Lund.
Vanhuspalvelujen tila maakunnissa (2017). Terveyden ja hyvinvoinnin laitos. 28.2.2017.
Vanhuspalvelulain toimeenpano vuonna 2015. Sosiaali- ja terveysministeriö. Tiedote 27.1.2017.
Vanhusten hoitopaikkoja jakavan toimiston linja: ”Ikä ei vaikuta juuri ollenkaan”(2013) Yle-uutiset A-studio 23.9.2013.






